第23回 日常に潜む脳卒中の大きなリスク、『心房細動』対策のフロントライン―心不全の合併率も高い不整脈「心房細動」の最新知見―
心房細動とは不整脈の一種で、血栓ができやすくなり脳卒中のリスクとなる疾患であり、長期間放置すると心不全などを発症する恐れもある。その発見・治療のためには、日常の検脈や検診、早期の受診が重要と考えられている。心房細動の実態から脳卒中との関係、そして最新の知見について、妹尾恵太郎氏にご講演いただいた。
不整脈と心房細動について
不整脈とは心臓のリズム、心拍数が一定ではない状態で、大きく頻脈性不整脈と徐脈性不整脈に分けられる。健常者の心臓は1分間に60から100回規則正しく拍動するが、頻脈性不整脈の場合は1分間に100回以上と脈が非常に速くなり、徐脈性不整脈においては1分間で60回以下と、逆に脈が遅くなる。心房細動は頻脈性不整脈であるが、徐脈性不整脈の症状もあり、主な症状としては、頻脈性不整脈の場合「動悸」「息苦しさ」「呼吸困難」「めまい」など、徐脈性不整脈の場合は「失神」「めまい」「疲れやすさ」などがあげられる(図1)。しかしながら、心房細動でこうした自覚症状があるのは全体の6割程度であり、残り4割の方は無症状であることがわかっている。そのため、症状が無いゆえに受診されないといった問題がある。

図1. 心房細動の症状
心房細動の現状と病態
日本における心房細動の患者数は、2030年には108万人を超えると予測されている(図2)。高齢化に伴い今後も増えると考えられるが、これはあくまで検診や受診によって心房細動が認められた数であり、無症状の心房細動を含めた場合、推定患者数はさらに多い可能性がある。
心房細動の「心房」とは、心臓内にある「4つの部屋」のうち上の2つを指し、心臓はそこから流れる電気信号によって筋肉を収縮させて拍動する。心房細動では電気信号が乱れて心房から心室に十分な血液を送れなくなり、血液を全身に送り出す心室のポンプ機能が低下し、心不全を発症する。また発症すると心房内で血液が淀み、血の塊(血栓)ができやすくなり、その血栓が血流に乗って脳の中に飛ぶと、脳血管が詰まり、脳梗塞を発症する。特に心房細動から生じる脳梗塞は「心原性脳塞栓症」といわれ、脳の太い血管を詰まらせるため命に関わる危険な状態になることも多く、一命をとりとめても半身麻痺や寝たきりなど、非常に重い後遺症が残る場合がある。
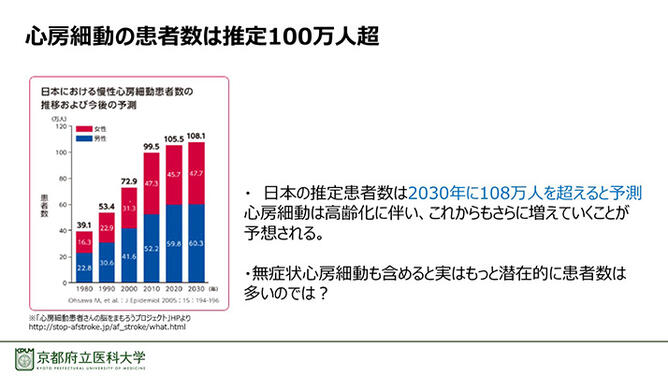
図2. 心房細動の推定患者数
心房細動に伴い増える、様々な疾患のリスク
心房細動の罹患に伴い、様々な疾患のリスクも増加する。心房細動が無い人に比べ、心房細動を有する人の死亡リスクは1.5倍から3.5倍高くなり、心不全の合併も3割に認められる。さらに認知症の発症リスクも1.4倍から1.6倍にあがるなど、全身に症状をきたす。心房細動患者の60%以上において、罹患以前に比べて生活の質が低下するというデータも出ている。そのため、心房細動はできる限り早期に発見し、治療を行うことが望まれる。
特に脳梗塞に関しては、その原因の20%から30%が心房細動によるものであり、さらには心房細動の症状があるなしに関わらず、約5倍も脳梗塞になりやすいことがわかっている(図3)。脳梗塞を予防するためには、抗凝固薬という血液をサラサラにする薬を服用するが、毎日飲む必要があるため、経年とともに飲み忘れが多くなる「服薬アドヒアランスの低下」という問題もある。
。
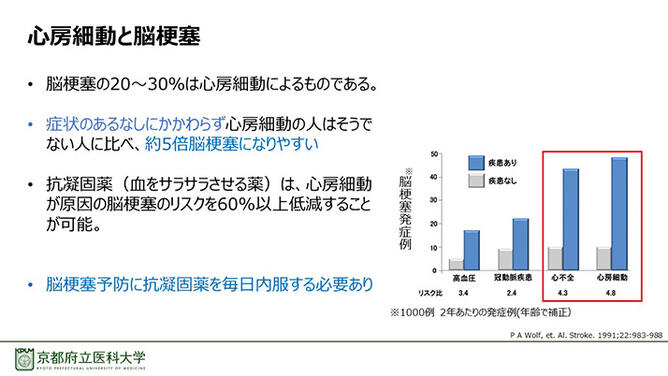
図3. 心房細動と脳梗塞
心房細動になりやすい人、早期発見のためには
心房細動の危険因子は、心臓由来と心臓由来ではないものに二分される(図4)。心臓由来では、心不全や高血圧、狭心症や心筋梗塞、弁膜症が挙げられる。心臓由来でないものでは、加齢や肥満、糖尿病、飲酒や喫煙の習慣、睡眠時無呼吸症候群、ストレスや甲状腺機能亢進症などが挙げられ、特にメタボリックシンドロームや不規則な生活習慣の人は、心房細動にもなりやすい。
このように心房細動のリスクが高い人が罹患を早期発見するためには、まず「軽い息切れ」や「動悸」といった症状を見過ごさないことが重要で、さらには自分で自身の脈を調べる「検脈」の励行や、家庭用心電計などを用いた自宅での心電図計測も有効と考えられる。

図4. 心房細動の危険因子
心房細動の受診のポイントと治療
心房細動は、家庭用の心電計などの計測によって兆候が認められても、前述の通り4割は他に自覚症状もないため、危険性がなかなか認識されないケースも多い。しかし、心房細動は症状のあるなしに関わらず脳梗塞を発症するリスクが高いため、できるだけ早く病院を受診すべきである。受診に際しては、何らかの症状があった時になるべく多く記録しておくと、偽陽性を減らすことができる。また家庭で記録した心電図を持参すると、判定材料にもなる。そのうえで病院でも追加の検査を実施し、心房細動の確定診断を行う。診断が確定した場合は、抗不整脈薬による内服加療を行ったり、状況によっては「カテーテルアブレーション」という、異常な電気信号を出している部位を焼灼することで、根治を目指す治療を行う。
心房細動に関する最新の知見
われわれの施設で行った研究では、2019年から2020年にかけて65歳以上の高齢者約1,600人に心電図計測を実施したところ、約1%に新たに心房細動が確認された。また、その検出者を高血圧のありなしで分類すると、高血圧合併者は1.5%、高血圧がない場合は0.5%であり、これまでに認められている通り、「高血圧などの生活習慣病を有する人は、心房細動になりやすい」というデータを裏づける結果が得られている。この最新の研究結果からも、複数の生活習慣病を合併する患者が急増する超高齢社会において、命に関わる脳卒中を起こしやすい心房細動の対策は喫緊の課題といえる。そのため、われわれは心房細動の基礎知識や治療に関する動画を収載し、薬剤の飲み忘れを防ぐリマインダー機能などを備えたスマートフォン用の心房細動アプリケーションの開発も行っている(図5)。くり返しになるが、心房細動は早期発見だけで終わらせず、診断、治療に結びつけることが重要となる。もし兆候を認めたら、可能な限り早く病院を受診いただきたい。

図5. 心房細動アプリ
INDEX
- 第25回 高血圧ゼロを目指す、循環器疾患予防の最新トレンド!―家庭と地域での取り組み―
- 第24回『心房細動』の診断・治療における最新トレンド―AIや家庭で取得したバイタルデータを活用した早期発見の可能性―
- 第23回 日常に潜む脳卒中の大きなリスク、『心房細動』対策のフロントライン―心不全の合併率も高い不整脈「心房細動」の最新知見―
- 第22回 高血圧パラドックスの解消に向けて―脳卒中や認知症、心不全パンデミックを防ぐために必要なこととは?―
- 第21回 健康を支える働き方改革「スローマンデー」の勧め―血圧と心拍数が教える健康的な仕事習慣―
- 第20回「家庭血圧の世界基準を生んだ「大迫(おおはさま)研究」30周年記念~家庭血圧普及のこれまでとこれから。最新知見とともに~
- 第19回「足元のひえにご注意! 気温感受性高血圧とは?」~気温と血圧、循環器病の関係~
- 第18回「2015年問題と2025年問題のために」~循環器疾患の予防による健康寿命の延伸~
- 第17回「ネット時代の健康管理」~生活習慣病の遠隔管理から被災地支援まで~
- 第16回「突然死や寝たきりを防ぐために…」~最新の動脈硬化性疾患予防ガイドラインから~
- 第15回「眠りとは?睡眠と循環器疾患」?こわいのは睡眠時無呼吸だけではない?
- 第14回日本心臓財団メディアワークショップ「コール&プッシュ!プッシュ!プッシュ!」?一般人による救命救急の今?
- 第13回日本心臓財団メディアワークショップ「心房細動治療はこう変わる!」
- 第12回日本心臓財団メディアワークショップ「新しい高血圧治療ガイドライン(JSH2009)」
- 第11回日本心臓財団メディアワークショップ「CKDと循環器疾患」
- 第10回日本心臓財団メディアワークショップ「特定健診・特定保健指導と循環器疾患」
- 第9回日本心臓財団メディアワークショップ「睡眠時無呼吸症候群(SAS)」
- 第8回日本心臓財団メディアワークショップ「動脈硬化を診る」
- 第7回日本心臓財団メディアワークショップ「新しい循環器医療機器の臨床導入をめぐる問題点」
- 第6回日本心臓財団メディアワークショップ「不整脈の薬物治療に未来はあるか」
- 第5回日本心臓財団メディアワークショップ「メタボリックシンドロームのリスク」
- 第4回日本心臓財団メディアワークショップ「高血圧診療のピットホール:家庭血圧に基づいた高血圧の管理」
- 第3回「突然死救命への市民参加:AEDは革命を起こすか」
- 第2回 「心筋梗塞は予知できるか」
- 第1回 「アブラと動脈硬化をEBMから検証する」