心房細動の予防と治療
第59回日本循環器病予防学会学術集会 市民公開講座
予防に勝る治療なし!"SEGODON Project(セゴどんプロジェクト)
2023年6月4日(日)かごしま県民交流センター
主催:鹿児島大学大学院医歯学総合研究科心臓血管・高血圧内科学/第59回日本循環器病予防学会学術集会
共催:公益財団法人日本心臓財団
講演2
心房細動の予防と治療
二宮雄一(鹿児島大学心臓血管・高血圧内科学 助教)
心房細動は不整脈の一つです。心房という心臓の上の部屋が、1分間に400~600回、かなり速く動きます。通常は1分間に50~90回くらいですので、かなり速いことがわかると思います。細かく動くというより、速過ぎて心房が震えたような、痙攣したような状態になります。そうしますと、心臓がしっかりと動きませんので、心房内に血液の澱みができて血の塊(血栓)ができやすくなります。その血栓が心臓から脳へ運ばれますと大きな脳梗塞を引き起こします。これが心原性脳梗塞です。
簡単に心臓の構造についてお話ししますと(図1)、心臓は4つの部屋に分かれていて、上の左右の2つの部屋を心房、下の2つの部屋を心室と言います。そして、心臓の中には目には見えない刺激伝導系という電気を通す導線のようなものが走っています。まず、心臓の上のほうにある洞結節というところから電気信号として心臓を動かす指令が出ます。その電気信号が刺激伝導系を伝わって最初は心房が収縮します。電気信号は房室結節から下の心室に流れて、今度は心室が収縮します。心房と心室が交互に収縮と拡張をポンプのように繰り返すことで、全身に血液が送り出されます。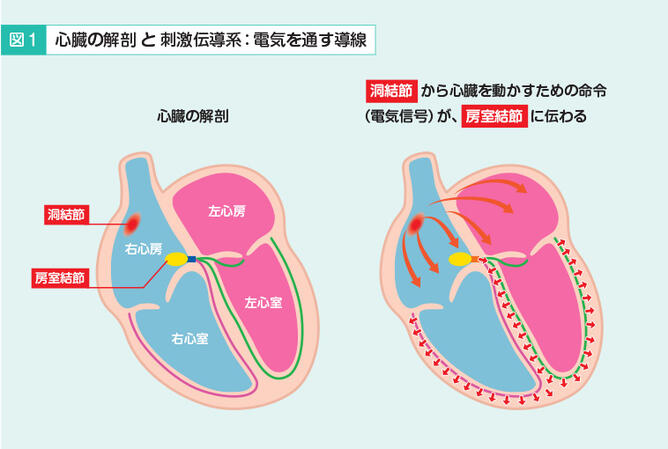
正常の脈では、洞結節から心臓を動かす指令が規則正しく出されます。一方、心房細動では心房が1分間に400~600回も細かく動くので、痙攣したような状態になります(図2)。400~600回のすべてが刺激伝導系を伝わるわけではありませんが、不規則に数多くの指令が心室へと伝わり、結果として心拍数が多くなり、一般的には脈が速くなります。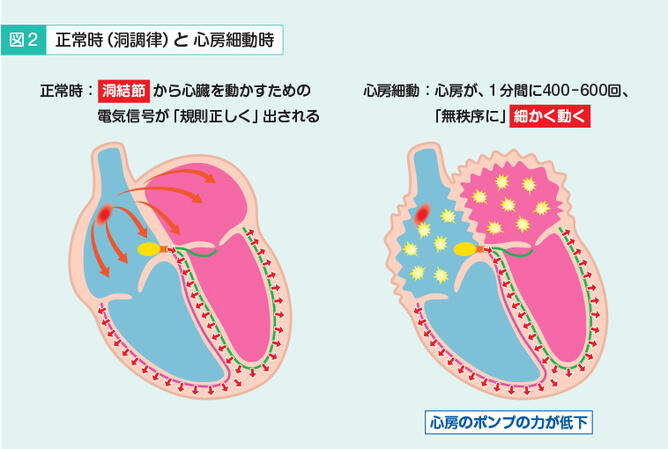
心房細動の症状は、脈が不規則で速くなりやすいために起こる動悸や息切れがあります。また、人によっては脈が遅くなることもあり、一時的に遅くなる方もいらっしゃいます。一時的に脈が遅くなって脳への血流が乏しくなると、めまいや力が抜けるような症状が出ることがあります。そのほかに、胸の不快感がある人もいますし、まったく症状のない方も25%程度いらっしゃいます。
症状がなくても、心房細動になりますと、心房内に血栓ができやすくなりますので、最初にお話したように、それが脳へ運ばれますと大きな脳梗塞を引き起こします。さらに、一般的には脈が不規則で心拍数が速くなりますので、ずっと脈が速い状態が続きますと心臓がマラソンをしているような状態になって疲れてしまい、心室の動きが悪くなってポンプの力が弱くなってきます。そうなりますと全身にうまく血液を送れない状態になりますので、心不全を起こします。心不全の症状としては、息切れ、むくみ、急に体重が増えたりする症状が出てきます。
心房細動は、原因がはっきりしない場合も多いのですが、高血圧、糖尿病、甲状腺機能異常など原因がはっきりしている場合は、その治療を行います。
そして、心房細動の治療で一番重要なのは、血栓ができないように抗凝固薬(血液サラサラのお薬、血液を固まりにくくするお薬)を飲んでいただくことです。しかし、全員が血液サラサラの薬を飲まなければいけないというわけではありません。先ほど松岡先生もお示しになりましたが、リスク評価の指標というものがあります。心不全、高血圧、75歳以上、糖尿病が各1点、脳梗塞を起こしたことがあれば2点として、合計して0点から6点まであります。1点以上では脳梗塞を起こしやすくなるので、血液サラサラのお薬を飲む必要があります。
また、さきほどの高血圧や糖尿病以外にも、心房細動になりやすい危険因子があります。あまり動かない方、もしくは激しい運動をしすぎる方、コレステロールが高い方、お酒を多く飲まれる方、たばこを吸われる方、太っている方、無呼吸がある方なども心房細動が起きやすいことがわかっていますので、予防のためにも治療のためにも、生活習慣の見直しが重要になります。
次に、心房細動そのものの治療についてお話します。薬物治療には、心房細動を正常な脈に戻す治療(リズムコントロール)と、心房細動はそのままで心拍数を減らすことによって自覚症状を和らげる治療(レートコントロール)があります。どちらの治療を選択するかは、それぞれの患者さんの病状でも変わってきますので、患者さんとご相談しながら治療を進めます。
薬物治療のメリットは、薬を処方してもらえれば、すぐに治療を始められることです。デメリットとしは、脈が遅くなるなどの副作用が出ることがあること、効果が確実ではないこと、基本的には薬を飲み続ける必要があること、があげられます。
心房細動のお薬を飲むのが煩わしい、薬を飲んで一旦は症状が治まったけれど、また最近は症状が増えてきたかな、という方には、アブレーション治療があります(図3)。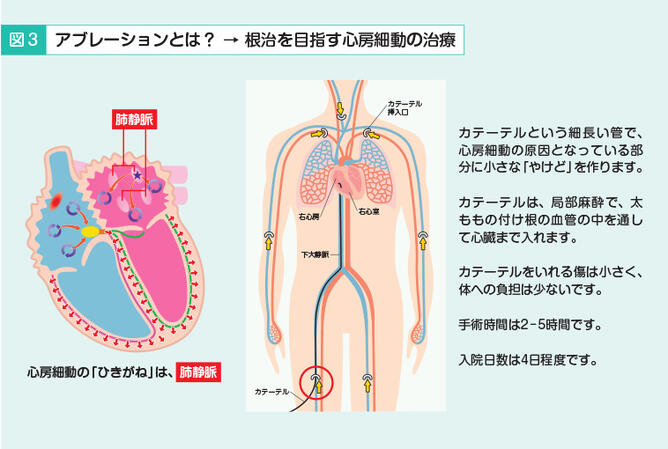
アブレーション治療は、カテーテルという細い管を手元で操作しながら血管を通して心臓まで入れ、心臓の中にカテーテルの先で小さなやけどを作ります。心房細動の原因は左心房に入る肺静脈からの異常な電気信号が引き金になっていることがわかっています。ですから、心房細動のアブレーション治療は、この肺静脈の近くに小さなやけどを作って異常な電気信号を断ち切るような治療になります。
アブレーション治療のメリットは、心房細動が完全に治る可能性があり、お薬を減らせたり中止できる可能性もあります。外科手術と比べても、血管にカテーテルを通すための小さな傷だけですので身体への負担も少ない治療です。デメリットとしては、高齢の方や心房細動がずっと続いている方については、心房が大きくなってしまっていて有効率が低いために適応にならない場合があります。
スウェーデンからの報告ですが、アブレーション治療をした群(赤)としない群(青)で、脳梗塞の発症率と死亡率を比較しています(図4)。両群とも血液サラサラの薬は飲んでいます。赤のアブレーション治療群のほうが脳梗塞を起こしにくい、死亡率が低いという結果が出ています。死亡率が低くなったのは、脳梗塞が減った影響も大きいと思いますが、アブレーション治療で脳梗塞の発症も減り、死亡率も減る、すなわち長生きできることがわかってきたわけです。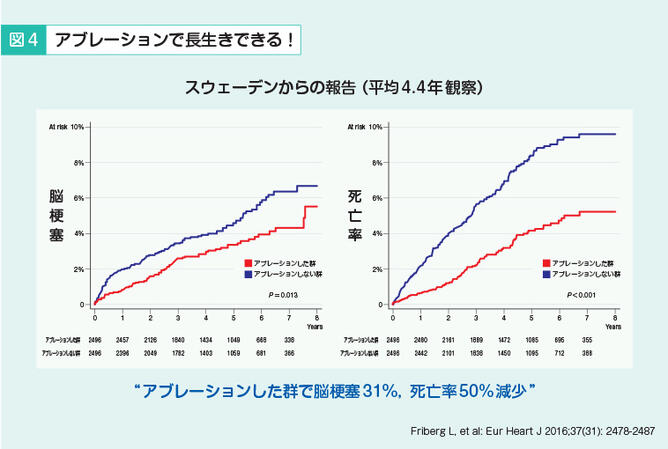
アブレーション治療を検討する方は、動悸などの症状の強い方、お薬を使っても心房細動が出てきてしまう方、心房細動がずっと続いている方も2~3年くらいまでであれば奏効する可能性があります。心房細動で脳梗塞、もしくは心不全になった方は積極的にアブレーション治療を検討してよいと思います。80歳くらいまででしたら、体力的には問題ありませんし、80歳代前半でもお元気そうな方でしたら治療できると思います。
血液サラサラの薬の副作用として出血があります。その出血のために血液サラサラの薬を飲み続けられないという方に対しては、左心耳閉鎖術という治療を最近は行っています(図5)。左心耳は左心房の横についている袋みたいなところですが、心房細動でできる血栓の90%はここにできます。カテーテルを使って左心耳に傘のような道具を広げて、血栓ができないように蓋をしてしまう治療です。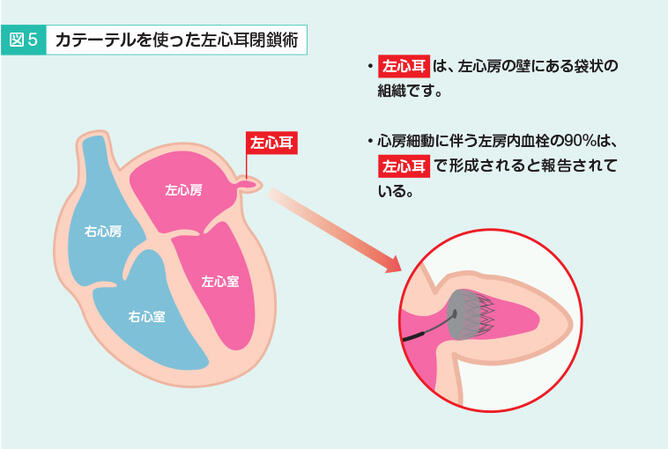
本日のお話の要点をまとめますと、
1)心房細動は不整脈の一つです。
2)心房のポンプの力が低下して心臓内に血栓ができやすくなります。大きな血栓ができることがありますので、それが心臓から脳へ運ばれますと大きな脳梗塞になります。
3)一番大事なのは血液を固まりにくくする薬、血液サラサラの薬をしっかり飲んでいただくことです。
4)心房細動を起こさない、再発させないために、生活習慣の見直しも重要です。
5)心房細動の薬物治療には二つの選択肢があり、一つは心房細動を抑える治療と、もう一つは心拍数を抑える治療です。
6)アブレーション治療によって薬を減らせたり中止できる可能性があります。
以上です。