その症状、もしかして脳卒中?どうする?
2018年05月28日 脳梗塞・脳出血
~第82回日本循環器学会学術集会 市民公開講座 ①~
その症状、もしかして脳卒中?どうする?
坂口学 (大阪急性期・総合医療センター 神経内科 主任部長)
脳卒中は、わが国の寝たきりの原因となる疾患の第1位であり、約35%を占めています。いきいきとした健康長寿を保つためにも、脳卒中の予防・早期発見は重要ですが、脳卒中にはさまざまなタイプがあり、起こる場所や症状、原因などが異なります。脳卒中はどんな病気で、どう対処すればよいのか、2018年3月に大阪で行われた第82回日本循環器学会市民公開講座(共催:日本心臓財団、協賛:第一三共株式会社)での坂口学先生(大阪急性期・総合医療センター神経内科 主任部長)のお話をご紹介します。
●突然起こる脳卒中-種類と症状-
脳卒中の“卒”は「突然」の意味で、脳卒中とは「卒然として中(あた)る」、つまり、突然話せなくなったり、手足が動かなくなったりすることを意味しています。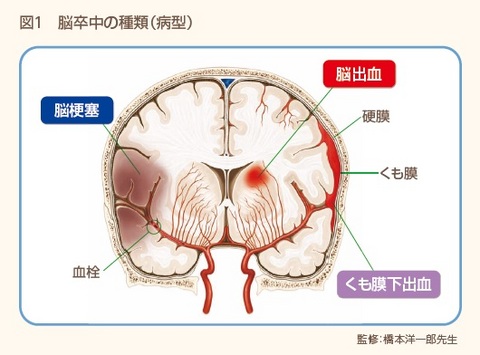 脳卒中は、大きく「脳梗塞」「脳出血」「くも膜下出血」に分けられます(図1)。脳梗塞は、脳の血管が詰まったり狭くなったりして、脳に酸素や栄養が送られなくなるために組織がダメージを受ける疾患です。一方、脳の血管が破れて組織がダメージを受ける疾患として、脳の中の血管が破れる脳出血、脳の表面の血管にできた瘤(こぶ)が破れるくも膜下出血があります。
脳卒中は、大きく「脳梗塞」「脳出血」「くも膜下出血」に分けられます(図1)。脳梗塞は、脳の血管が詰まったり狭くなったりして、脳に酸素や栄養が送られなくなるために組織がダメージを受ける疾患です。一方、脳の血管が破れて組織がダメージを受ける疾患として、脳の中の血管が破れる脳出血、脳の表面の血管にできた瘤(こぶ)が破れるくも膜下出血があります。
脳には、前から後ろにかけて、話す・動かす・感じる・聞く・見るといった中枢があり、どの部分に脳梗塞や脳出血が起こるかによって症状が異なります。脳梗塞や脳出血で軽症の場合、一番多いのは運動麻痺(まひ)で、顔や腕、足などに症状が出ます。手に麻痺が出た際、手の平を上にして目をつぶり、麻痺したほうの手が下がれば、脳梗塞が疑われます。また、話す中枢が障害されると、突然、言葉が出なくなったり、ろれつが回らなくなったりします。
重症の場合は、意識がもうろうとして、両目とも片側に寄ってしまいます。言葉が出なくなったり、完全に片半身が動かなくなり、吐き気や嘔吐(おうと)、頭痛などが起こることもあります。
一方、くも膜下出血は、脳の表面が出血することで脳の圧力が上がり、脳全体が圧迫されて症状が出ます。意識がもうろうとする、激しい頭痛、嘔気(おうき)・嘔吐などが代表的な症状です。
●脳梗塞・脳出血・くも膜下出血とその原因
「脳梗塞」は、詰まる血管の太さや詰まり方によって3つの病型に分けられます(図2)。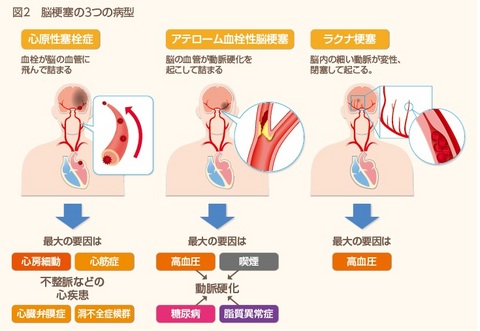
一つめは、心臓の中に血栓ができ、それがはがれて脳の血管に詰まる「心原性脳塞栓症」です。心房細動、心筋症、心臓弁膜症などの心臓の病気が主な要因で、脳梗塞のなかでもっとも重篤といわれています。
二つめが、頸(くび)や脳などの太い血管の動脈硬化〔アテロ―ム:粥腫(じゅくしゅ)〕によって血管が閉塞する「アテローム血栓性脳梗塞」です。高血圧・糖尿病・脂質異常症・喫煙などが原因で、虚血性心疾患を合併することもあるので注意が必要です。
三つめが、脳内の細い動脈が変性、閉塞して起こる「ラクナ梗塞」です。脳の深い部分に小さい脳梗塞ができ、まったく症状が出ない人もいますが、運動神経が通っているところに起こると重い麻痺が出ることもあります。最大の原因は、高血圧です。
脳卒中にはこのほか、脳の血管が破れて脳の中に出血する「脳出血」があります。脳の深い場所で起こる出血は高血圧が原因ですが、脳の表面近く起こる出血は、脳の血管の奇形や脳腫瘍など、別の原因が隠れていることもあり精査が必要です。
「くも膜下出血」は、脳の表面に動脈瘤(りゅう)ができ、これが破裂して出血するものです。もともと脳動脈瘤がある人、さらに、高血圧や飲酒、喫煙なども影響するといわれています。
脳卒中は、1960年代は日本人の死因トップでしたが、高血圧治療の進歩や脳卒中の救命率のアップにより、現在は第4位にまで減少しました。しかし、新規の発症者数は毎年約30万人、現在約300万人いる患者は、2025年のピーク時には約330万人にのぼるといわれています。さらに、要介護・寝たきりの原因の第1位であり(図3)、超高齢社会に突入したわが国では、健康寿命の延伸という点からも脳卒中の予防が大きな課題となっています。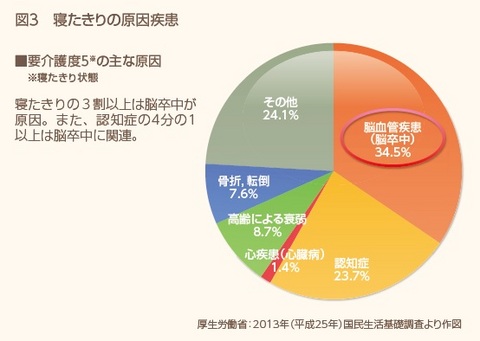
●脳卒中にならないための生活習慣
脳卒中のうち、昔は脳出血が大半を占めていましたが、現在は約7割が脳梗塞です。予防には、生活習慣を見直し、危険因子をコントロールしていくことが大切です(図4)。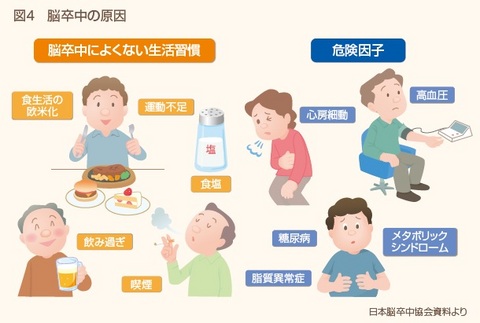
・手始めに高血圧から治しましょう
家庭でも血圧を測定し、血圧手帳に記録して、かかりつけ医に見せるようにしましょう。診察室の血圧は140/90mmHg未満、家庭血圧はさらに低い135/85mmHg未満が目標です。
・糖尿病放っておいたら悔い残る
糖尿病の人は脳卒中になりやすいというデータもあります。合併症予防のためにも血糖コントロールの指標を示す検査値HbA1c(ヘモグロビン・エーワンシー)を7%未満にコントロールするようにしましょう。
・高すぎるコレステロールも見逃すな
LDL(いわゆる悪玉)コレステロール値が高くなればなるほど、脳梗塞の発症率も増えます。LDLコレステロールは120mg/dL未満(冠動脈疾患があれば100mg/dL未満)が目標です。反対にHDL(いわゆる善玉)コレステロールが30mg/dL未満になると脳卒中の発症率が高まります。
・予防にはタバコをやめる意思を持て
たとえタバコを長年吸っている人でも、禁煙すると年がたつごとに脳卒中になるリスクが減るという日本人のデータもあります。いまからでも遅くないので、禁煙しましょう。
・アルコールは「控えめは薬、過ぎれば毒」
飲酒量が増えるほど脳出血の発症率は上昇し、高血圧があるとさらに高まります。一方、脳梗塞は少量(日本酒なら1.5合未満)の飲酒者で少ない傾向がみられますが、飲みすぎは禁物です。
・不整脈見つかり次第すぐ受診
心房細動という不整脈があると、心房内に血栓ができやすくなり心原性脳塞栓症という大きな脳梗塞を起こしやすくなります。心房細動のある人が脳梗塞を発症する危険性は心房細動のない人にくらべて3~5倍、脳塞栓症では10倍以上になるといわれています。一方で、心房細動は、抗凝固薬を服用することで脳梗塞の発症を約6割抑えることができますので、脈の乱れや動悸(どうき)などの症状があれば、迷わず医師に相談しましょう。
●脳卒中の治療は“時間との勝負”
しかし、気をつけていても起こってしまったときは、すぐ脳卒中専門病院に行きましょう。
早期発見のためにも、本人、周囲の人が脳卒中のサインに気づく必要があります、突然片足の麻痺が出た、片側の口角が下がる、ろれつが回らない、片側の視野が欠ける、経験したことない激しい頭痛などの症状があれば、すぐに救急車で病院に行くようにしてください。
脳卒中は突然発症する場合が多いのですが、前触れ発作を経験することがあります。その代表的なものが、一過性脳虚血発作(TIA)です。TIAは、脳梗塞と同じ症状が出て短時間で消失しますが、そのまま放っておくと3カ月以内に10~15%(半数は48時間)が脳梗塞を起こします。すぐに治ったと思っても、ただちに病院に行くことが大切です。
脳の血管が詰まると、時間とともに脳梗塞の範囲が拡大していきます。時間がたつとどれだけ治療しても元に戻らないため、いかに早く血管を再開通するかがカギになります(図5)。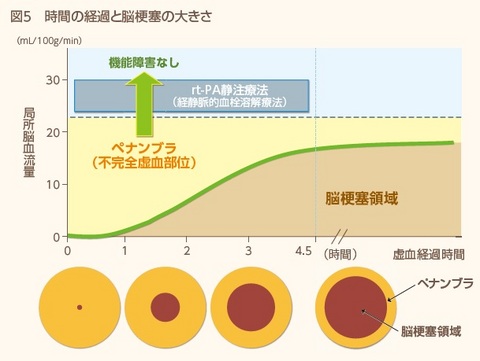
脳卒中治療の切り札として、遺伝子組み換え組織性プラスミノーゲン活性化因子(rt-PA)という薬を使って血栓を溶かし、血管を再開通させるrt-PA静注治療(経静脈的血栓溶解療法)があります。しかし、rt-PAは発症後4.5時間以内に使わなければならないため、それより前に病院に到着している必要があります。そのためには発症から病院到着までの時間を短縮させる体制の構築も必要となります。血管が再開通できると社会復帰できる確率は3分の2ですが、再開通できないと4分の1にまで下がります。rt-PAが使えない、使っても再開通できない場合は、血管内治療(カテーテル治療)によって、血栓を取り除く方法もあります。
近年、脳梗塞の治療は大きく進歩し、治療成績も改善しています。以前は発症3時間以内にしか使えなかったrt-PAの制限時間が4.5時間まで延びました。さらに、最近では血管内治療による血栓回収も普及し、発症6~24時間の症例でも、脳がかなり生き残っていれば、治療成績がよいことがわかってきました。こうしたことからも、脳梗塞を起こした患者さんは、rt-PA治療のみならず、血管内治療までできる脳卒中専門病院にすぐ行くことが大切なのです。
 脳卒中は、大きく「脳梗塞」「脳出血」「くも膜下出血」に分けられます(図1)。脳梗塞は、脳の血管が詰まったり狭くなったりして、脳に酸素や栄養が送られなくなるために組織がダメージを受ける疾患です。一方、脳の血管が破れて組織がダメージを受ける疾患として、脳の中の血管が破れる脳出血、脳の表面の血管にできた瘤(こぶ)が破れるくも膜下出血があります。
脳卒中は、大きく「脳梗塞」「脳出血」「くも膜下出血」に分けられます(図1)。脳梗塞は、脳の血管が詰まったり狭くなったりして、脳に酸素や栄養が送られなくなるために組織がダメージを受ける疾患です。一方、脳の血管が破れて組織がダメージを受ける疾患として、脳の中の血管が破れる脳出血、脳の表面の血管にできた瘤(こぶ)が破れるくも膜下出血があります。脳には、前から後ろにかけて、話す・動かす・感じる・聞く・見るといった中枢があり、どの部分に脳梗塞や脳出血が起こるかによって症状が異なります。脳梗塞や脳出血で軽症の場合、一番多いのは運動麻痺(まひ)で、顔や腕、足などに症状が出ます。手に麻痺が出た際、手の平を上にして目をつぶり、麻痺したほうの手が下がれば、脳梗塞が疑われます。また、話す中枢が障害されると、突然、言葉が出なくなったり、ろれつが回らなくなったりします。
重症の場合は、意識がもうろうとして、両目とも片側に寄ってしまいます。言葉が出なくなったり、完全に片半身が動かなくなり、吐き気や嘔吐(おうと)、頭痛などが起こることもあります。
一方、くも膜下出血は、脳の表面が出血することで脳の圧力が上がり、脳全体が圧迫されて症状が出ます。意識がもうろうとする、激しい頭痛、嘔気(おうき)・嘔吐などが代表的な症状です。
●脳梗塞・脳出血・くも膜下出血とその原因
「脳梗塞」は、詰まる血管の太さや詰まり方によって3つの病型に分けられます(図2)。

一つめは、心臓の中に血栓ができ、それがはがれて脳の血管に詰まる「心原性脳塞栓症」です。心房細動、心筋症、心臓弁膜症などの心臓の病気が主な要因で、脳梗塞のなかでもっとも重篤といわれています。
二つめが、頸(くび)や脳などの太い血管の動脈硬化〔アテロ―ム:粥腫(じゅくしゅ)〕によって血管が閉塞する「アテローム血栓性脳梗塞」です。高血圧・糖尿病・脂質異常症・喫煙などが原因で、虚血性心疾患を合併することもあるので注意が必要です。
三つめが、脳内の細い動脈が変性、閉塞して起こる「ラクナ梗塞」です。脳の深い部分に小さい脳梗塞ができ、まったく症状が出ない人もいますが、運動神経が通っているところに起こると重い麻痺が出ることもあります。最大の原因は、高血圧です。
脳卒中にはこのほか、脳の血管が破れて脳の中に出血する「脳出血」があります。脳の深い場所で起こる出血は高血圧が原因ですが、脳の表面近く起こる出血は、脳の血管の奇形や脳腫瘍など、別の原因が隠れていることもあり精査が必要です。
「くも膜下出血」は、脳の表面に動脈瘤(りゅう)ができ、これが破裂して出血するものです。もともと脳動脈瘤がある人、さらに、高血圧や飲酒、喫煙なども影響するといわれています。
脳卒中は、1960年代は日本人の死因トップでしたが、高血圧治療の進歩や脳卒中の救命率のアップにより、現在は第4位にまで減少しました。しかし、新規の発症者数は毎年約30万人、現在約300万人いる患者は、2025年のピーク時には約330万人にのぼるといわれています。さらに、要介護・寝たきりの原因の第1位であり(図3)、超高齢社会に突入したわが国では、健康寿命の延伸という点からも脳卒中の予防が大きな課題となっています。

●脳卒中にならないための生活習慣
脳卒中のうち、昔は脳出血が大半を占めていましたが、現在は約7割が脳梗塞です。予防には、生活習慣を見直し、危険因子をコントロールしていくことが大切です(図4)。

・手始めに高血圧から治しましょう
家庭でも血圧を測定し、血圧手帳に記録して、かかりつけ医に見せるようにしましょう。診察室の血圧は140/90mmHg未満、家庭血圧はさらに低い135/85mmHg未満が目標です。
・糖尿病放っておいたら悔い残る
糖尿病の人は脳卒中になりやすいというデータもあります。合併症予防のためにも血糖コントロールの指標を示す検査値HbA1c(ヘモグロビン・エーワンシー)を7%未満にコントロールするようにしましょう。
・高すぎるコレステロールも見逃すな
LDL(いわゆる悪玉)コレステロール値が高くなればなるほど、脳梗塞の発症率も増えます。LDLコレステロールは120mg/dL未満(冠動脈疾患があれば100mg/dL未満)が目標です。反対にHDL(いわゆる善玉)コレステロールが30mg/dL未満になると脳卒中の発症率が高まります。
・予防にはタバコをやめる意思を持て
たとえタバコを長年吸っている人でも、禁煙すると年がたつごとに脳卒中になるリスクが減るという日本人のデータもあります。いまからでも遅くないので、禁煙しましょう。
・アルコールは「控えめは薬、過ぎれば毒」
飲酒量が増えるほど脳出血の発症率は上昇し、高血圧があるとさらに高まります。一方、脳梗塞は少量(日本酒なら1.5合未満)の飲酒者で少ない傾向がみられますが、飲みすぎは禁物です。
・不整脈見つかり次第すぐ受診
心房細動という不整脈があると、心房内に血栓ができやすくなり心原性脳塞栓症という大きな脳梗塞を起こしやすくなります。心房細動のある人が脳梗塞を発症する危険性は心房細動のない人にくらべて3~5倍、脳塞栓症では10倍以上になるといわれています。一方で、心房細動は、抗凝固薬を服用することで脳梗塞の発症を約6割抑えることができますので、脈の乱れや動悸(どうき)などの症状があれば、迷わず医師に相談しましょう。
●脳卒中の治療は“時間との勝負”
しかし、気をつけていても起こってしまったときは、すぐ脳卒中専門病院に行きましょう。
早期発見のためにも、本人、周囲の人が脳卒中のサインに気づく必要があります、突然片足の麻痺が出た、片側の口角が下がる、ろれつが回らない、片側の視野が欠ける、経験したことない激しい頭痛などの症状があれば、すぐに救急車で病院に行くようにしてください。
脳卒中は突然発症する場合が多いのですが、前触れ発作を経験することがあります。その代表的なものが、一過性脳虚血発作(TIA)です。TIAは、脳梗塞と同じ症状が出て短時間で消失しますが、そのまま放っておくと3カ月以内に10~15%(半数は48時間)が脳梗塞を起こします。すぐに治ったと思っても、ただちに病院に行くことが大切です。
脳の血管が詰まると、時間とともに脳梗塞の範囲が拡大していきます。時間がたつとどれだけ治療しても元に戻らないため、いかに早く血管を再開通するかがカギになります(図5)。

脳卒中治療の切り札として、遺伝子組み換え組織性プラスミノーゲン活性化因子(rt-PA)という薬を使って血栓を溶かし、血管を再開通させるrt-PA静注治療(経静脈的血栓溶解療法)があります。しかし、rt-PAは発症後4.5時間以内に使わなければならないため、それより前に病院に到着している必要があります。そのためには発症から病院到着までの時間を短縮させる体制の構築も必要となります。血管が再開通できると社会復帰できる確率は3分の2ですが、再開通できないと4分の1にまで下がります。rt-PAが使えない、使っても再開通できない場合は、血管内治療(カテーテル治療)によって、血栓を取り除く方法もあります。
近年、脳梗塞の治療は大きく進歩し、治療成績も改善しています。以前は発症3時間以内にしか使えなかったrt-PAの制限時間が4.5時間まで延びました。さらに、最近では血管内治療による血栓回収も普及し、発症6~24時間の症例でも、脳がかなり生き残っていれば、治療成績がよいことがわかってきました。こうしたことからも、脳梗塞を起こした患者さんは、rt-PA治療のみならず、血管内治療までできる脳卒中専門病院にすぐ行くことが大切なのです。
|
まとめ ・脳梗塞・脳出血は突然起こる神経症状、くも膜下出血は突然起こる激しい頭痛が特徴です。 ・脳卒中の予防には、高血圧や心房細動の治療をはじめ、生活習慣の改善が重要です。 ・脳卒中の症状が出たら、迷わず救急車を呼んで、脳卒中専門病院へ行きましょう。 |