第16回「突然死や寝たきりを防ぐために…」~最新の動脈硬化性疾患予防ガイドラインから~
動脈硬化は脳卒中や心筋梗塞の原因となり、これらの疾患を発症すると死の危険、あるいは死に至らなくても麻痺をはじめとするさまざまな機能障害を起こすことから、生命とともに生活の質(QOL)を脅かす存在であるといえる。このような動脈硬化性疾患の治療方針をまとめた『動脈硬化性疾患予防ガイドライン』(以下、ガイドライン)が2012年に改訂され、作成委員を務めた横手氏がガイドラインの主な改訂のポイント(表1)について概説した。

表1 主な改訂点
患者の層別化におけるリスク評価:相対リスクから絶対リスクへ
脂質異常症患者では、動脈硬化性疾患を予防するために脂質の管理が必須である。脂質の管理目標値は、動脈硬化性疾患発症リスクを評価して患者をカテゴリーに分類し、設定する。管理目標値設定までのフローチャートは図のとおりである。今回の改訂ではこのリスク評価のうち、冠動脈疾患一次予防患者のリスク評価において、絶対リスクによる評価が導入された。欧米では、絶対リスクはリスクアセスメントの方法として約20年前から確立しているが、前回までのガイドラインでは、個々の発症リスクの評価は健常者に対する相対リスクで行われていた。これに対し、わが国の観察疫学研究であるNIPPON DATA80の研究成果からリスク評価チャートが2006年に発表され、絶対リスクでの評価が可能となったため、今回導入されることとなった。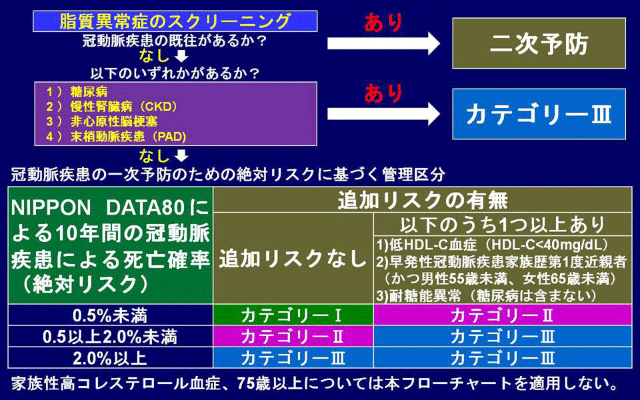
図 LDLコレステロール管理目標設定のためのフローチャート
リスク評価チャートでは、「性別、年齢、喫煙の有無、総コレステロール値、収縮期血圧値」から、「今後10年間の冠動脈疾患死亡率」の絶対リスクがわかる。この絶対リスクに追加のリスク[低HDLコレステロール(HDL-C)血症、早発性冠動脈疾患の家族歴、耐糖能異常]を加味して、患者をカテゴリーI~III(低リスク群~高リスク群)に層別化する。絶対リスクを用いることにより、個々の危険因子の差異を考慮し、より正確なリスク評価が可能となる。重要なのは、危険因子を複数有している高リスク患者を見逃さないことと、低リスク患者のうち、生活習慣の改善は行うが薬物療法の必要はない患者を識別することである。
カテゴリーI~IIIに層別化した場合の脂質の管理目標値は、LDL-C、HDL-C、トリグリセライド(TG)については前回のガイドラインと変わっていないが、non HDL-Cの目標値が追加された(表2)。non HDL-Cについては後述する。
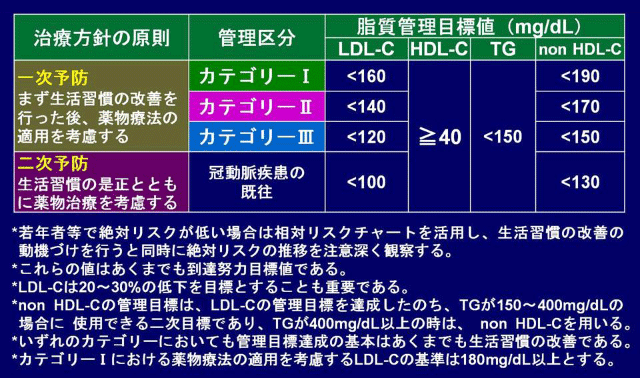

表2 リスク区分別脂質管理目標値
診断基準境界域の設置
高LDL-C血症の診断基準(LDL-C 140mg/dL以上)をはじめ、脂質異常症の診断基準は前回と同様であるが、今回の改訂では、LDL-C 120~139mg/dLの場合を境界域高LDL-C血症とすることが加えられた。これは、診察した患者が140mg/dL未満であっても糖尿病や脳梗塞などを罹患している場合があり、こういった高リスクの患者を見逃さないことを目的としている。動脈硬化性疾患の包括的管理
患者は、脂質異常症のほか、高血圧、糖尿病、喫煙、メタボリックシンドロームなどの危険因子を有している場合があり、動脈硬化性疾患の予防には、これらを包括的に管理する必要がある。現在、各領域の学会ごとにガイドラインが作成されているが、今回の改訂では関連学会が参加してエビデンスを持ち寄り、実臨床において包括的にリスク管理ができるよう、フローチャートを作成した。生活習慣の改善を最初のステップとし、それで不十分な場合は、最新のエビデンスに則った薬物療法を行うことを提案している。高リスク病態について
今回のガイドラインでは、動脈硬化性疾患のとくにリスクの高い病態について明確化されたので解説する。
●二次予防の層別化
冠動脈疾患の既往がある二次予防患者は、再発のリスクがある高リスク病態である。既往例での再発リスクを高める危険因子が、国内外の研究により解明されてきたことから、危険因子がガイドラインで示された。その危険因子とは「急性冠症候群、喫煙、糖尿病、慢性腎臓病(CKD)、脳血管障害・末梢動脈疾患(PAD)、メタボリックシンドローム、主要危険因子の重複」である。既往例でのLDL-C管理目標値は100mg/dL未満であるが、わが国ではこの目標値の達成率が30~50%程度であるため、全ての患者でLDL-C 100mg/dL未満の達成を目指すことと、これらの危険因子を有する既往例ではさらに厳格なLDL-C値の管理を考慮してもよいと提案されている。
●糖尿病の層別化
糖尿病患者においても有する危険因子によって冠動脈疾患リスクに大小があり、冠動脈疾患一次予防の糖尿病患者においてその危険因子が示され、「網膜症、腎症などの細小血管症合併、血糖コントロール不良状態の持続、喫煙、非心原性脳梗塞・PAD合併、メタボリックシンドローム」を有する症例はリスクが高く、LDL-C 120mg/dL未満の達成が必須とされた。さらに、これらを複数合併している場合は、LDL-C 100mg/dL未満の考慮が示されている。
●家族性高コレステロール血症の単独記載今回、家族性高コレステロール血症(FH)がクローズアップされた。FHは、その他の脂質異常症と同様には扱えないため、脂質管理目標値設定において図のフローチャートは適用できないが、頻度の高い遺伝性疾患で冠動脈疾患のリスクが高く、早期診断と厳格な治療が推奨される。最近では強力なスタチン治療により、ある程度LDL-C値を低下できるため、FHであるとの診断がつきにくくなってきているが、高リスク病態であることから正確な診断が重要である。今回の改訂ではFHを単独の章として取り扱い、さらに新しい診断基準が記載され、「未治療時のLDL-C 180mg/dL以上」、「腱黄色腫あるいは皮膚結節性黄色腫」、「家族歴(2親等以内の血族)」の3項目のうち、2項目が当てはまる場合にFHと診断するとされた(表3)。
表3 成人(15歳以上)家族性高コレステロール血症ヘテロ接合体 診断基準
●CKDの導入
「高リスク病態」にCKDが追加された。これは、CKDが存在すると心血管疾患のリスクが数倍増加し、糖尿病や脳卒中にも劣らない危険因子であることが、過去10年間の国内外の研究で明らかになったためである。CKD患者の死因では心血管疾患が最も多いが、国内の研究で、スタチンによるLDL-C低下療法は心血管疾患の抑制効果が高いことが報告されており、厳格な脂質管理の重要性が指摘されている。
●脳血管障害・PAD(エビデンスの肉付け)
脳血管障害およびPADも高リスク病態として明示され、脳梗塞発症はスタチン投与により予防が期待できると記述された。
non HDL-Cの導入
今回のガイドラインでは、non HDL-Cの管理目標値も設定された(表2)。総コレステロールからHDL-Cを除いたnon HDL-Cは、LDL-Cやレムナントなどあらゆる動脈硬化惹起性リポ蛋白のコレステロールをみる指標であり、最近多くの疫学研究でその意義が明らかになっている。とくに高TG血症の症例では、LDL-C値では推し量れない冠動脈疾患リスクを示す指標として、重視されている。
以上が主な改訂のポイントである。横手氏は最後に、「動脈硬化性疾患を予防するために、新しいガイドラインの改訂の趣旨を理解していただけるよう啓発活動を続けていきたい」と今後の抱負を述べるとともに、「動脈硬化性疾患を予防して、長寿と、生涯にわたってQOLを高く保つことを皆さんに実現していただきたい」とし、講演を締めくくった。
【目次】
INDEX
- 第25回 高血圧ゼロを目指す、循環器疾患予防の最新トレンド!―家庭と地域での取り組み―
- 第24回『心房細動』の診断・治療における最新トレンド―AIや家庭で取得したバイタルデータを活用した早期発見の可能性―
- 第23回 日常に潜む脳卒中の大きなリスク、『心房細動』対策のフロントライン―心不全の合併率も高い不整脈「心房細動」の最新知見―
- 第22回 高血圧パラドックスの解消に向けて―脳卒中や認知症、心不全パンデミックを防ぐために必要なこととは?―
- 第21回 健康を支える働き方改革「スローマンデー」の勧め―血圧と心拍数が教える健康的な仕事習慣―
- 第20回「家庭血圧の世界基準を生んだ「大迫(おおはさま)研究」30周年記念~家庭血圧普及のこれまでとこれから。最新知見とともに~
- 第19回「足元のひえにご注意! 気温感受性高血圧とは?」~気温と血圧、循環器病の関係~
- 第18回「2015年問題と2025年問題のために」~循環器疾患の予防による健康寿命の延伸~
- 第17回「ネット時代の健康管理」~生活習慣病の遠隔管理から被災地支援まで~
- 第16回「突然死や寝たきりを防ぐために…」~最新の動脈硬化性疾患予防ガイドラインから~
- 第15回「眠りとは?睡眠と循環器疾患」?こわいのは睡眠時無呼吸だけではない?
- 第14回日本心臓財団メディアワークショップ「コール&プッシュ!プッシュ!プッシュ!」?一般人による救命救急の今?
- 第13回日本心臓財団メディアワークショップ「心房細動治療はこう変わる!」
- 第12回日本心臓財団メディアワークショップ「新しい高血圧治療ガイドライン(JSH2009)」
- 第11回日本心臓財団メディアワークショップ「CKDと循環器疾患」
- 第10回日本心臓財団メディアワークショップ「特定健診・特定保健指導と循環器疾患」
- 第9回日本心臓財団メディアワークショップ「睡眠時無呼吸症候群(SAS)」
- 第8回日本心臓財団メディアワークショップ「動脈硬化を診る」
- 第7回日本心臓財団メディアワークショップ「新しい循環器医療機器の臨床導入をめぐる問題点」
- 第6回日本心臓財団メディアワークショップ「不整脈の薬物治療に未来はあるか」
- 第5回日本心臓財団メディアワークショップ「メタボリックシンドロームのリスク」
- 第4回日本心臓財団メディアワークショップ「高血圧診療のピットホール:家庭血圧に基づいた高血圧の管理」
- 第3回「突然死救命への市民参加:AEDは革命を起こすか」
- 第2回 「心筋梗塞は予知できるか」
- 第1回 「アブラと動脈硬化をEBMから検証する」