動脈・静脈疾患(動脈瘤、静脈瘤、動脈解離、等)とは
動脈疾患
人間の血管には、心臓から全身に酸素と栄養を運ぶ動脈と、全身から出る老廃物や二酸化炭素を戻す静脈があります。
動脈は全身に血液を送り出すために非常に高い圧がかかっており、血管壁にも負担がかかり、加齢や脂質異常、糖尿病などで壁が硬化したり脆弱化すると、さまざまな疾患が起こります。
動脈は大きく分けて太い大動脈と、細い末梢動脈に分けられます。古典的には、冠動脈と頭蓋内動脈を除くすべての動脈を末梢血管と定義したそうですが、今回は、大動脈瘤や大動脈解離が起こる太い血管を大動脈、閉塞性動脈硬化症などが起こる末梢動脈に分けて、それぞれの疾患を解説します。
大動脈瘤
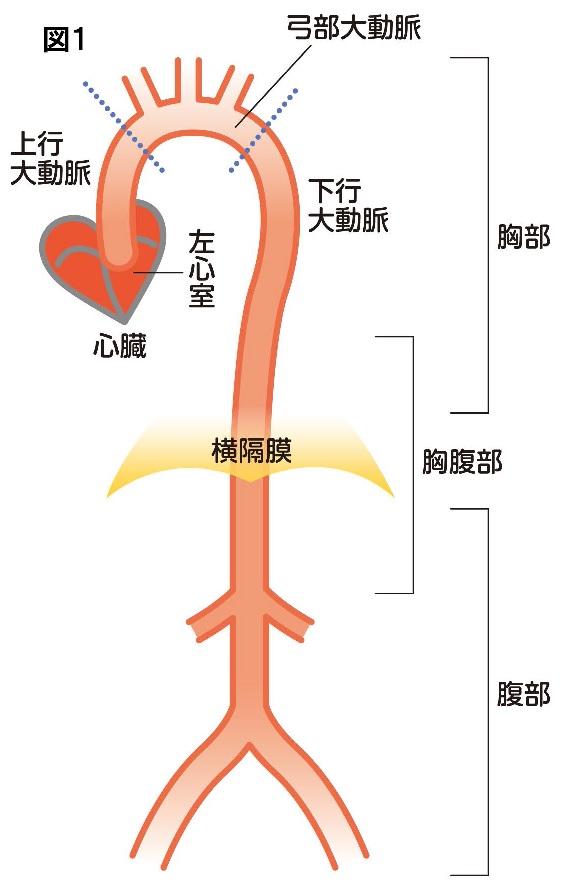
大動脈は心臓の左心室から出て、上に少し上がった後、弓状に曲がって下に降りていきます。心臓から上に行く大動脈を上行大動脈、弓状に曲がって、そこから頭部や手に行く動脈(腕頭動脈、総頸動脈、鎖骨下動脈)が出ている部分を大動脈弓、下に降りて横隔膜までを下行大動脈と呼びます。ここまでが胸部大動脈で、横隔膜の下から足のほうに伸びていく大動脈が腹部大動脈です(図1)。
大動脈瘤は、そのできる位置によって、胸部大動脈瘤(上行大動脈瘤、弓部大動脈瘤、遠位弓部大動脈瘤、下行大動脈瘤)、胸腹部大動脈瘤、腹部大動脈瘤と呼ばれます。
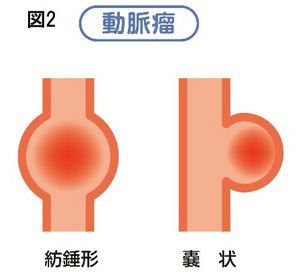
動脈瘤とは加齢や動脈硬化などにより血管壁を構成する組織が弱くなって、一部が飛び出すように膨らんだり(嚢状)、血管全体が膨らんだりするものです(図2)。
瘤ができるだけなら痛みもありませんが、膨らんだ部分は血管壁も弱くなっているので破れてしまう可能性が高くなります。瘤が破れて大量の血液が血管の外に出血すると、一気に血圧が下がってしまい意識が消失し(ショック状態)、死に至る危険性が非常に高くなるのです。
大動脈瘤の起こる原因は明らかではありませんが、加齢による血管壁の変化が大きな要因の一つです。患者さんの平均年齢が72~73歳であることからも、高齢者に多い疾患であることは確かです。
また、症状がないため、健診などで偶然見つかることが多い疾患です。胸部はX線検査などで見つかることがありますが、腹部は見つかりにくいのです。健診で腹部エコー検査などが盛んに行われていますが、肝臓、胆嚢などの悪性腫瘍を見つけるのが目的で、大動脈までは見ていないことが多いため、健診では発見されにくいのが現状です。
大動脈瘤が発見された場合には、血圧が高くならないように注意しながら経過観察を行い、胸部であれば最大横径(直径)6センチ、腹部であれば5センチの大きさになったら、破裂する確率が高くなるため、手術を含めた治療を行います。
最近では、血管内にステントと呼ばれる金属に布を張ったものを留置して、動脈瘤に血液を行かなくすることで破裂を抑えるステントグラフトを用いた治療が多く行われています。これは小さくたたんだステントグラフトをカテーテルという細い管を使って血管内に入れて瘤の部位で膨らませるもので、開胸・開腹手術に比べ身体への負担が少ないのが特長です。
腹部では6割がステントグラフト、胸部は場所によりますが、下行大動脈であればステントグラフトが第一選択です。大動脈には他の臓器へと分かれる血管が枝のように付いているため、枝付きや開窓型のステントグラフトも開発されています。
ステントグラフトは最近の治療法ですが、動脈瘤のある血管を人工血管に置き換える手術、人工血管置換術は長年行われてきた治療法で、安全性もかなり高くなっています。手術による死亡リスクは胸部で3~5%、腹部では1%以下です。手術の危険度は、年齢はあまり関係がなく、他に合併している疾患の重症度によります。
しかし、破裂してからの治療は大変難しいのが現状です。それは破裂してから病院に運ばれるまでの時間、すぐに手術できる院内体制など社会的な医療環境の問題も関係します。
大動脈解離
大動脈瘤と同じように、血管壁が弱くなり、膨らむのではなく裂けてしまうと大動脈解離になります。血管壁は内膜(内皮)、中膜、外膜の三層構造でできていますが、内皮が傷ついて、そこから中膜の組織に血液が入り込み、中膜が裂けて、血管壁が二つに分かれてしまいます。血管から中膜に流れた血液は、中膜が裂けてできた偽腔と呼ばれる中を通り、どんどん血管を裂いて流れていきます。この裂けたときに激痛が走り、上行大動脈で解離が起きた場合には裂けた血液が心臓に向かって心嚢に溜まると、心臓が圧迫されて拡張できなくなる心タンポナーデという危険な状態になります。
また、それが弓部に及べば総頸動脈に血液が行かなくなり頭部への血液が途絶えてしまいます。そのため緊急手術が必要で、上行大動脈にある大動脈解離はA型と呼ばれます。それ以外はB型と呼ばれ、A型ほど緊急性はありませんが、他の臓器に向かう枝分かれの部分で起これば、そちらに血液が行かなくなりますし、また解離した血管壁は非常に弱いため、出血する危険性が高く、手術等の治療が必要です。
治療は、大動脈瘤と同様、人工血管置換術あるいはステントグラフトの治療を行います。
大動脈解離の原因は不明ですが、大動脈瘤同様、加齢による動脈壁の変化、さらに40代、50代でも血圧管理の悪い人に起こりやすいと言われています。
末梢動脈性疾患
動脈硬化が冠動脈で起こると狭心症や心筋梗塞の原因となりますが、動脈硬化は全身で起こってくるので、手足の末梢動脈が動脈硬化を起こして血流が悪くなると、しびれや痛みが出てきます。重症化すれば足の先などに血液が行かなくなって壊死することもあります。
西洋ではこのように動脈硬化が原因で末梢動脈が閉塞するものが末梢動脈性疾患のほとんどでしたが、日本やアジアでは1970年代くらいまでバージャー病(閉塞性血栓血管炎)と呼ばれる原因不明の難病が多かったため、動脈硬化性の末梢動脈閉塞疾患とバージャー病の両方を末梢動脈性疾患と定義していました。現在はバージャー病の患者数が非常に少なくなったため、日本でも末梢動脈性疾患といえばほとんどが動脈硬化性となりました。
末梢血管の動脈硬化が進行すると、手足が冷たくなったり、しびれたりしてきます。さらに進行すると、歩くと足が痛くなり、少し休むとまた歩けるようになるといった間欠性跛行と呼ばれる症状が出てきます。さらに重症化すれば動かなくとも痛みが出たり、足先が壊死することもあります。
治療は、患者さんそれぞれの治療目標によります。たとえば歩くと足が痛くても、高齢で出歩くことが少なければ治療する必要はないかもしれません。
しかし、末梢動脈が硬化しているということは、頸動脈や冠動脈も硬化している可能性が高く、心筋梗塞や脳梗塞を起こしやすい状態であるとも言えますので、その発症を予防することが重要になります。
薬物治療は虚血性心疾患の予防や間欠性跛行の改善に効果のある抗血小板薬が主に用いられます。重症化している場合には、人工血管や自家静脈を用いたバイパス手術やステントを留置する手術なども行われます。
末梢動脈疾患の危険因子は、糖尿病や脂質異常症、喫煙、高齢者です。
静脈疾患
静脈は心臓に戻っていく血管のため、動脈ほど血圧にさらされません。逆に、足先の血液などは引力に逆らって上に戻っていくため、足の筋肉や静脈内にあって逆流を防ぐ弁が重要な役割を担っています。つまり、二足歩行を始めた人間にとって、足の静脈は非常に負荷がかかるようになったともいえます。
その上、椅子での生活や、飛行機や車による長時間の移動など、足を動かさない現代生活が、さらに静脈疾患を発症しやすくしているといえるでしょう。
動脈疾患のように、命に関わる危険が少ない疾患ですが、病気としては動脈より静脈のほうが多いのです。
下肢静脈瘤
軽症も含めると、女性の20%が静脈瘤を持っています。
下肢静脈瘤は、ふくらはぎのあたりの静脈に血液が溜まって瘤のように、ぼこぼこ膨らんで見える状態です。うっ血の強いところは血液成分がしみ出して茶褐色に変色したり、痒みを伴う場合もあります。
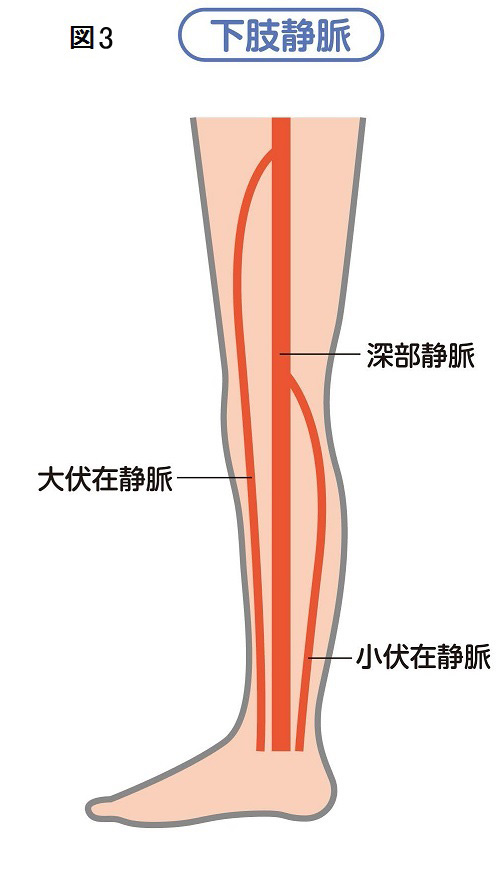
足の静脈には、骨の近くで真ん中を通る太い深部静脈と、皮膚の下を走る表在静脈(大伏在静脈と小伏在静脈)があります(図3)。下肢静脈瘤は、その表在静脈に血液が溜まってしまう疾患です。
静脈瘤の起こる大きな原因の一つに、妊娠・出産があります。妊娠・出産でお腹が大きくなり、静脈圧が上がって大伏在静脈から深部静脈に入るところの静脈弁が壊れてしまい、血液が逆流して足先の枝の静脈に血液が溜まってしまうのです。また、妊娠時には胎児に栄養を与えるため、血管を拡げるようなホルモンが出ますが、それによって静脈も拡がり、弁が閉じなくなってしまうことも起こります。
下肢静脈瘤は女性に多いのが特徴で、立ち仕事や加齢も原因となります。
症状は足のむくみやだるさ、重く感じることです。また足がつったり、痒みがある場合もあります。さらに、足の血管が浮き出て見えるため、美容上の問題もあります。
治療は、弾性ストッキング着用によるうっ血防止と、最近は表在静脈の血管内をレーザーで焼いて閉じることにより血液の逆流を防ぐレーザー治療(血管内焼灼術)が行われています。
そのほかに、静脈瘤のある血管内に薬剤を注入して固めてしまう硬化療法や、ワイヤーを用いて抜去するストリッピング手術などがあります。
いずれも日帰りで行われている治療です。
弾性ストッキングは足の方から心臓の方に向かって圧勾配が付けてあり、血液が戻りやすい環境を作っている医療用ストッキングです。適切な治療を行うことで効果がありますので、弾性ストッキングコンダクターの指導の下で着用するのがよいでしょう。
深部静脈血栓症
二足歩行を行う人間にとって、引力に逆らって血液を足先から心臓まで戻すために、静脈内の弁とともに重要な役割を果たすのが、歩行などの足の運動による筋肉の力です。ですから、長時間、足を動かさないでいると血液の流れが悪くなり、血栓ができやすくなります。
血液にはもともと流れないと固まりやすくなる性質があり、それは傷口を固めるためには有効なのですが、血管内で起こると血流を障害することになり、さらにその血栓が血管内を移動して細い血管を詰まらせると、その先への血流が途絶えてしまいます。とくに移動した血栓が肺動脈を詰まらせると肺血栓塞栓症となり、命に関わる場合もあります。
数年前、エコノミークラス症候群と呼ばれ、長時間の飛行機移動が肺塞栓症の原因として話題になったり、また東日本大震災の後、狭い避難所での生活による静脈のうっ血を防ぐ注意喚起が学会から発信されたりしたように、長時間、手足を動かさないことが、血栓を作る原因となります。
また、現代は椅子での生活や、車での移動が多くなり、足の筋肉を動かす機会が減っていることも、この疾患を増加させる原因になっています。
さらに、立ち仕事で足の静脈に負荷がかかっている人にも多くみられます。
そのほか、怪我や手術、出産など出血を伴うことがあると、血液が固まりやすくなります。
症状は、足のむくみ、重く感じたりだるく感じたりすることです。掻痒感が伴うこともあります。
診断は超音波検査が行われます。血栓があるかどうか確かめる血液検査としてD-ダイマーという検査もあります。
治療は、血栓が増えることを防ぎ、肺塞栓症を起こすことを防ぐために、抗凝固療法を行います。使用される薬剤は、ワルファリンで、最近はNOACと呼ばれる新しい抗凝固薬の一部も使用できるようになりました。
また、予防には弾性ストッキングが効果的です。立ち仕事の多い人や、飛行機による移動の時など、弾性ストッキングを履くことで、うっ血を取り、血栓ができないようにします。さらに血流がよくなるので、足の疲れも少なくなります。
昔の旅人が足に脚絆を巻いたり、兵隊がゲートルを巻いたりしたのも、当時の生活の知恵かもしれません。
2016年2月
(山王メディカルセンター心臓血管病センター長 重松 宏)
参考:「血管の病気といわれたら」(著:重松 宏、保健同人社)
妊娠と期外収縮、小学校の心電図検診でQS型といわれた、不整脈と弁膜症で心不全に、狭心症の疑いなど、日本心臓財団は7,500件以上のご相談にお答えしてきました。